Anatomia del follicolo pilifero del cuoio capelluto
Il follicolo pilifero deriva dall’epidermide fetale, che si invagina nel derma e nell’ipoderma e che ingloba alla sua base un accumulo di cellule mesenchimali del derma, altamente specializzate, che daranno origine alla papilla dermica (pd).
All’origine dello sviluppo del follicolo pilifero, si addensa localmente un gruppo di cellule basali dell’epidermide a formare il germe primitivo del pelo.
L’organizzazione e lo sviluppo del germe primitivo portano alla formazione di una struttura cellulare obliqua, che si approfondisce nel derma obliquamente. Normalmente, ogni germe appare sulla superficie cutanea, singolarmente o a gruppi di 2 – 4 germi, ad una distanza definita di 270 – 350u.
Tutti i follicoli originano durante lo sviluppo fetale e alla nascita il loro numero è quello definitivo. Il follicolo pilifero si sviluppa nell’unità follicolare, che comprende la ghiandola sebacea e il muscolo erettore del pelo.
Anatomia del follicolo pilifero
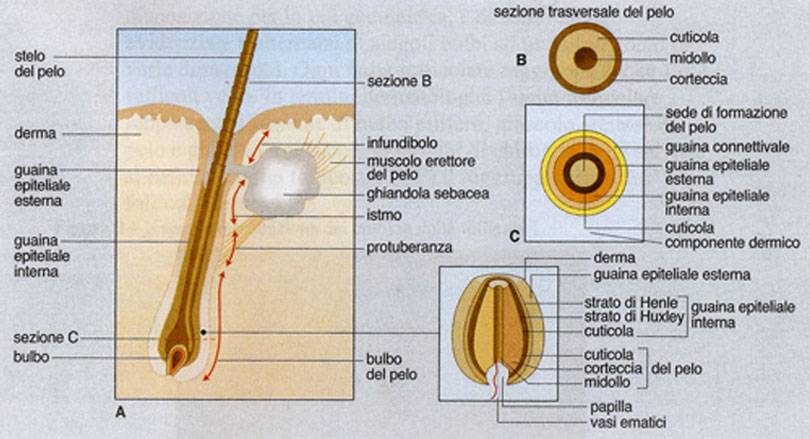
Il follicolo pilifero è diviso in quattro regioni anatomiche (figura 1):
- Infundibulo
- Istmo
- Regione Soprabulbare (o zona della bulge)
- Bulbo
Il bulbo pilifero racchiude la papilla dermica, una zona di cellule fusiformi immerse in un ambiente ricco di muscopolisaccaridi: la papilla dermica è la zona fondamentale dell’attività del bulbo, con una determinante connessione tra attività di fibroblasti della papilla e cheratinocidi della matrice del pelo.
La zona della papilla dermica è circondata da una fitta rete vascolare e nervosa: l’apporto nutritivo al bulbo proviene dai capillari del plesso arterioso subdermico ed è sviluppato principalmente a livello del bulbo e dell’inserzione del dotto sebaceo; anche il bulbo pilifero è circondato da numerosissime terminazioni nervose mielinizzate che lo avvolgono per tutta la sua lunghezza. Parte delle fibre nervose innervano anche i muscoli erettori del pelo.
Ai fini del trapianto dei capelli è fondamentale segnalare alcuni elementi essenziali:
Il tessuto ricco di muscopolisaccaridi posto sotto la papilla dermica sarebbe la zona dove si trovano cellule staminali fondamentali per la sua stimolazione e il suo mantenimento.
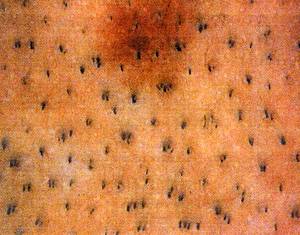
I bulbi piliferi non sono posti soltanto singolarmente nel derma dello scalpo, la distribuzione reale è in unità follicolari: raggruppamenti di 2,3,4 bulbi (talvolta anche 5 o 6, soprattutto nelle persone con chiome particolarmente ricche) formano nella realtà delle naturalissime “isole” ed è facile riscontrare con tecnica di epiluminescenza e di densitometria, nelle persone con capelli molto fitti, queste piccole isole che contribuiscono a rendere la densità della chioma. Con una disposizione per lo più geometrica, è di solito facile evidenziare l’alternarsi di singoli bulbi ad unità follicolari di varie dimensioni.
Ogni unità follicolare raggruppa anche 1 o 2 follicoli vello. In termini dermatologici l’unità follicolare rappresenta l’insieme di bulbo pilifero, muscolo erettore del pelo e ghiandola sebacea. In termini di chirurgia delle calvizie, si definisce unità follicolare (UF) il raggruppamento dei follicoli. (figura 2)
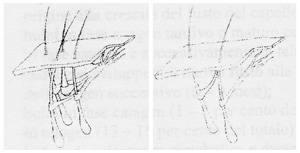
Evidenze istologiche hanno dimostrato che il muscolo erettore del pelo ha un’organizzazione della struttura adeguata all’unità follicolare: gli studi del dott. Jimenez evidenziano che il muscolo erettore del pelo ha forma complessa, con fasci che si diramano dal corpo centrale, agganciandosi ad ogni singolo bulbo componente l’unità follicolare. Questa organizzazione sarebbe funzionale alla struttura di ogni bulbo e contribuirebbe al meccanismo di fuoriuscita del sebo attraverso il dotto sebaceo. (Figura 3)
Le cellule staminali, in grado di stimolare la formazione di un nuovo bulbo dopo la fase di telogen, sono localizzate nella zona della bulge, appena sotto l’inserzione del muscolo erettore del pelo. Si ipotizza che il bulbo in telogen, persa l’adesione col derma, scorrendo verso l’epidermide attraverso l’ostio, possa stimolare le cellule staminali, che migrerebbero in basso verso la zona della papilla dermica e darebbero origine all’abbozzo cellulare del nuovo bulbo.
Un complesso meccanismo cellulare (fattori di crescita, interleuchine e recettori specifici determinati aminoacidi o poliamone, quali la spermidina) regolerebbe il processo di formazione del nuovo ciclo di anagen. La presenza della zona della bulge e la sua integrità sono essenziali per garantire la ricrescita regolare del bulbo dopo il trapianto.
La conoscenza dell’anatomia del bulbo pilifero garantisce la possibilità di ridurre i rischi di danneggiare il bulbo durante l’intervento con manipolazione non corretta. La struttura delle guaine epiteliali (interne ed esterne) e del fusto completa l’anatomia del bulbo pilifero e del fusto.
La struttura fondamentale del fusto è la cheratina: diverse espressioni di cheratina formano le varie componenti del fusto. La guaina epiteliale esterna esprime diversi marker di cheratina, a causa dell’origine epidermica di questa zona, mentre quelli della guaina interna, del midollo, della corteccia e della cuticola esprimono un solo tipo di cheratina, a dimostrazione dell’origine della matrice del bulbo.
Le variazioni del ciclo del bulbo pilifero non giocano un ruolo determinante nel trapianto di capelli. Dall’area di cute della zona donatrice si ottengono,ovviamente, bulbi in tutte le fasi cicliche: percentualmente si trovano più capelli in anagen e meno in telogen.
Nelle diverse fasi del ciclo vitale possono essere impiantati:
- bulbi in fase anagen iniziale possono mantenere l’attività metabolica, proseguire in questa fase e dare origine alla crescita del fusto del capello
- bulbi in fase anagen tardivo o maturo possono passare in fase catagen e successivamente in telogen; il capello cadrà e si svilupperà il nuovo fusto alla ripresa dell’anagen successivo (6 – 9 mesi)
- bulbi in fase catagen (1 – 2 per cento del totale) e quelli in telogen (13 – 15 per cento del totale) proseguiranno la fase di quiescenza metabolica e daranno inizio al nuovo anagen dopo almeno 3 mesi.